|
|
Infertilité masculine Mise à jour : mai 2016 Linfertilité
du couple concerne environ une nouvelle union sur dix et de plus en plus
de couples demandent si les techniques actuelles leur permettraient davoir
des enfants. Habituellement, un délai dun an avec rapports réguliers
sans contraception est nécessaire avant de parler dinfertilité
du couple. Il existe des fluctuations physiologiques de la qualité
du sperme mais laltération prolongée et vérifiée
de celles-ci peut entraîner une infertilité dorigine masculine
et nécessiter alors un traitement approprié.
La consultation doit permettre de préciser la cause de l'infertilité : linterrogatoire note les antécédents chirurgicaux ou infectieux génitaux, la notion d'un testicule non descendu, la prise de médicaments, la prise de tabac. La palpation des testicules est capitale pour apprécier leur taille et leur consistance. Des dosages hormonaux comme la FSH sérique et un spermogramme avec spermoculture sont au moins réalisés chez tout patient infertile. Lanalyse du spermogramme permet de savoir sil existe une altération des spermatozoïdes ou une absence totale (azoospermie). En cas dabsence totale de spermatozoïde, ces examens ont pour but de préciser si la cause de l'infertilité semble du à une atteinte sécrétoire de la lignée spermatocytaire (problème de fabrication des spermatozoïdes) ou à une obstruction partielle voire complète des voies séminales (problème de transit des spermatozoïdes). Azoospermie sécrétoire
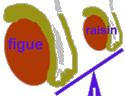
L'atteinte sécrétoire ou de fabrication des spermatozoïdes est suspectée lorsque les testicules sont de petites tailles. La taille habituelle d'un testicule est celle d'une petite figue. Si le testicule est de la taille d'un raisin, la quantité de pulpe testiculaire générant les spermatozoïdes est alors moindre et bien souvent la qualité de cette pulpe est altérée.
Azoospermie obstructive
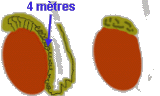
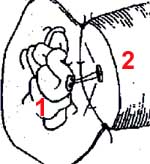
Le canal de l'épididyme est un petit tuyau d'un quart de millimètre de diamètre qui est pelotonné sur lui même et long de 4 mètres; s'il est interrompu une seule fois du coté droit et du coté gauche, aucun spermatozoïde ne passera. Sur le testicule dessiné à droite, il manque un segment d'épididyme : il s'agit d'une agénésie déférentielle; ce patient ne peut donc procréer naturellement.
En cas de présence
de spermatozoïdes, ces examens précisent si leur nombre, leur
mobilité et leur aspect (forme) sont dans des proportions normales.
Si le nombre (concentration par ml plus précisément) diminue,
on parle d'oligozoospermie. Si la mobilité baisse, on parle d'asthénozoospermie.
Si la normalité baisse, on parle de tératozoospermie ou plus
simplement de tératospermie.
Les causes de
l'infertilité sont innombrables :
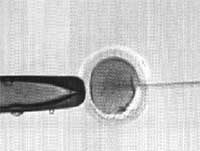
En cas dazoospermie sécrétoire, la pulpe testiculaire a été agressée à un moment donné. Il est difficile d'affirmer précisément le mécanisme destructeur. De plus, plusieurs facteurs agressifs sont souvent impliqués. On ne peut que faire des suppositions et en tout cas, déresponsabiliser le patient qui pense souvent être à l'origine de ces anomalies. L'origine de ces altérations est souvent congénitale (anomalies de développement de l'embryon dans l'utérus, prise de médicament toxique ou virus contracté pendant la grossesse ?) ou peut-être secondaire à des délétions chromosomiques; on retrouve parfois un antécédent de cryptorchydie (retard de descente de testicule) ou un épisode viral avec orchite. Bien sûr, le tabac, l'excès d'alcool et les drogues sont des toxiques pour les spermatozoïdes et il faut absolument les supprimer. Afin de savoir si le testicule renferme des spermatozoïdes ou non, le moyen le plus précis actuellement est de prélever un fragment de ce testicule (biopsie testiculaire) sous anesthésie locale et de l'analyser au microscope. En cas dazoospermie obstructive, la cause infectieuse (épididymite) est la plus fréquente et la recherche de germes dans le sperme est capitale. Un ou deux côté peut être atteint; si l'épididymite obstrue les deux côtés, aucun spermatozoïdes ne sera retrouvé dans les sperme. L'agénésie déférentielle est une cause assez fréquente aussi; il manque les conduits menant les spermatozoïdes à la prostate. On retrouve de très nombreux spermatozoïdes dans les testicules qui sont alors prisonniers, meurent sur place et sont digérés par les cellules avoisinantes.
Le traitement de l'infertilité masculine repose sur l'élimination des toxiques, le traitement des infections du sperme, la cure de varicocèle puis la prise en charge dans les protocoles de procréation médicalement assistée comme l'insémination artificielle de sperme, la fécondation in vitro et la micro-injection : L'élimination des toxiques (tabac, excès d'alcool, arrêt des drogues) et le traitement des infections du sperme que l'on recherche en cultivant le sperme (spermoculture) sont essentiels. Il peut être trouvé des germes urinaires banals ou des MST (Chlamydiae et Mycoplasmes). Linfection ( > 5000 germes / ml ) peut guérir après traitement antibiotique oral ou après infiltrations d'antibiotiques directement dans la prostate si les traitements oraux itératifs n'ont pas suffit.Résultats et risques Les résultats varient suivant les techniques, les centres et les pays. L'idéal est que "cela marche vite" et "pas trop". On souhaite que la première tentative soit la bonne et qu'il n'y ait qu'un enfant, les grossesses multiples étant des grossesses à risque de prématurité.En ultime recours : Les dons de gamètes Les risques sont aussi léchec des quatre tentatives prises en charge par la sécurité sociale. Les échecs sont des moments très éprouvants pour le couple et ses projets. En cas déchec et dabandon, un deuil est certainement à faire. Mais, le couple peut aussi envisager dautres possibilités. Bien sûr, il existe ladoption qui reste longue et difficile, mais il existe aussi le don dovocyte. Ce don est très utile si la femme approche des 43 ans et que sa réserve ovarienne est diminuée. Si le sperme de lhomme est aussi altéré, un double don peut être envisagé. Ce don est difficile à obtenir en France. Cest pourquoi je vous suggère de vous tourner par exemple vers Barcelone où ces tentatives sont rapidement programmables et les succès peuvent atteindre 60% par tentatives. |